|
ANTICUERPOS ANTINUCLEARES
Ver: Introducción a Autoinmunidad
Sinonimia: FAN, ANA
Método: inmunofluorescencia indirecta (IFI)
Sustrato:
-Hígado de rata
-Células HEp- 2
(Hep-2 HUMAN EPITHELIOMA TYPE 2 CELLS CCL-23,de AMERICAN TYPE CULTURE
COLLECTION)
Las ventajas de utilizar HEp-2 sobre los tejidos de roedores son varias:
- 1-Es un sustrato más sensible, permitiendo la identificación
de más patrones fluorescentes, debido a la más alta concentración
de antígenos.
- 2- Al ser de origen humano tiene mayor especificidad que los tejidos
animales.
- 3- El núcleo y los nucleolos son más grandes y permiten
la visualización de los detalles de los complejos nucleares,
incluyendo proteínas y ácidos nucleicos.
- 4 -Presentan células en división, lo que permite detectar
anticuerpos dirigidos contra antígenos sólo presentes
en células con rápido proceso de división (ej.
centrómero) y en base a estas células se pueden diferenciar
imágenes.
- 5 -No hay oscurecimiento de la matriz intercelular.
- 6 -La distribución antigénica es uniforme.
Muestra: suero
Valor de referencia: negativo. La dilución de screening
es de 1/20, 1/40 o 1/80, un pequeño porcentaje de pacientes con LES
pueden tener un título menor que la dilución de screening.
Más del 50 % de los mayores de 80 años tienen títulos
bajos.
Títulos mayores a1/160 indica presencia de LES activo.
Imágenes de anticuerpos antinucleares por inmunofluorescencia
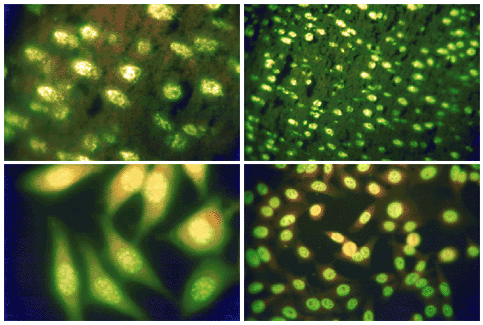
Significado clínico:
Los anticuerpos antinucleares detectan autoanticuerpos, los cuales
están dirigidos contra una gran variedad de antígenos, que
residen principalmente en el núcleo. Tales autoanticuerpos se encuentran
en una gran variedad de enfermedades del tejido conectivo, especialmente
lupus eritematoso sistémico (LES), esclerosis sistémica
progresiva, síndrome e de Sjögren (SS) y enfermedad mixta
del tejido conectivo (EMTC)
La especificidad de los autoanticuerpos detectados son útiles en
distinguir entre alternativas diagnósticas. Se encuentran en más
del 95 % de LES. Los títulos altos incrementan el valor predictivo
del test.
Los anticuerpos antifosfolipidos pueden detectarse en pacientes con LES
asociado a pacientes con lupus inducido por drogas. Pacientes con endocarditis
frecuentemente tienen anticuerpos antifosfolípidos.
Los síntomas de LES incluyen eritema facial, lupus discoide, fenómeno
de Raynaud, alopecía, fotosensibilidad, úlcera oral o nasofaringeo,
artritis con deformaciones serología falsa positiva para sífilis,
nefritis, proteinuria mayor de 3.5 g/24 hs, pleuritis y /o trombocitopenias
y anticuerpos antinucleares positivos.
En la interpretación se debe tener:
- -Positivo o negativo: un test negativo es una fuerte evidencia contra
un diagnostico de LES, pero no conclusivo.
- -Titulo: que representa la concentración o avidez de los anticuerpos.
- -Patrón: refleja especificidad por varias enfermedades.
PATRONES DE ANA Y LAS PATOLOGÍAS MEJOR CORRELACIONADAS:
- Patrón nuclear homogéneo: Reacciona contra DNA (ds),
histonas. Relacionado con LES inducido por drogas y otras enfermedades
del tejido conectivo.
- Patrón nuclear periférico: Anticuerpos dirigidos contra
proteínas integrantes de la membrana nuclear: por ej. antilaminina,
anti-gp210. Relacionado con lupus eritematoso sistémico (LES)
,lupus en actividad y lupus nefrótico.
- Patrón nuclear moteado: Reaccionan contra una gran familia
de antígenos no histónicos.
-Moteado grueso: anticuerpos anti Sm, anticuerpos anti U1RNP,asociado
a LES, esclerodermia, enfermedad mixta del tejido conectivo (EMTC)
-Moteado fino: anticuerpos anti SSA /Ro, Anticuerpos anti SSB/ La:
síndrome de Sjögren (SS) y LES.
-Otros moteados: anticuerpos anti-p80-colina, anti-p95 cirrosis
biliar primaria (CBP),PCNA.
- Patrón centromérico: presente en el CREST (calcinosis,
Raynaud, hipomotilidad esofágica ,telangectasia, esclerodactilia)
y en la cirrosis biliar primaria (CBP).
La frecuencia de ANA en la población varía en función
de la edad y substrato antigénico utilizado, ya que el número
de positivos aumenta con la edad y es mayor en la IFI con células
HEp-2.
En enfermedades reumáticas sistémicas se hallan títulos
de 1/160 (con sustrato de hígado de rata),1/640 con HEp-2.
Los títulos bajos pueden aparecer en otras enfermedades y en 5-18%
de individuos sanos. En LES aparece en el 95-100%, en un 70-90% de pacientes
con esclerodermia, polimiositis o síndrome de Sjögren (SS)
y en 50% de pacientes con artritis reumatoidea (AR), sean adultos o niños.
El 50% de los pacientes con artritis crónica juvenil oligoarticular
y con ANA positivo desarrollan uveitis crónica.
Con frecuencia y a títulos menores pueden aparecer ANA en pacientes
con enfermedades infecciosas, hepáticas o neoplásicas, o
con otro proceso de origen inflamatorio.
Los pacientes con LES ANA negativos (la mitad tienen anticuerpos contra
antígeno SSA-Ro, el cual no es fácil detectar con Inmunofluorescencia)
.
Utilidad Clínica:
Screening en poblaciones con sospecha clínica de enfermedades
autoinmunes citados en el significado clínico. Screening para LES
(por su falta de especificidad) y otras enfermedades reumáticas
y autoinmunes, incluyendo tiroiditis y enfermedades hepáticas (ej.
hepatitis autoinmunes) el ANA es un marcador de LES y desórdenes
relacionados.
Cuando son negativos hacen el diagnóstico de LES improbable pero
no lo descarta.
Este test no es específico de ninguna enfermedad vascular del colágeno
Variables preanalíticas:
Aumentado: en fumadores de todas las edades y ambos sexos.
Variables por enfermedad:
Aparecen en el 97,7% de LES y aumenta con la afectación renal.
Todos los LES activos son positivos. Los títulos varían
con la actividad de la enfermedad.
Se encuentran en el 10-50% de las artritis reumatoidea (AR), con títulos
menores que en el LES y con predominio de IgM.
También se encuentran en el 65% de las mononucleosis (MI) (pueden
ser sin células LE); en el 60% de las hepatitis crónicas
activas; en el 25% de las leucemias linfocíticas agudas; en el
25% de las leucemias mieloides; en el 20% de las leucemias linfocíticas
crónicas; en el 20% de las miastenias gravis; en anemia hemolítica
adquirida (autoinmune); en un significativo número de pacientes
sin síntomas de LES o enfermedad reumática; en falla renal
crónica (la presencia de estos anticuerpos provoca disminución
de hematocrito y leucopenia).
Aumentado :
Lepra, hepatitis viral, mononucleosis infecciosa, malaria, leucemia linfática
aguda, leucemia linfática crónica, leucemia mielocítica
aguda, enfermedad de Hashimoto, macroglobulinemia de Waldenström. anemia
hemolítica adquirida(autoinmune), miastenia gravis, hepatitis crónica
activa, cirrosis biliar, obstrucción biliar extrahepática,
falla renal crónica, LES, esclerosis progresiva sistémica,
esclerosis sistémica, síndrome de Sjögren, dermatomiositis
(ANA positivo células LE negativas)/polimiositis, enfermedad mixta
del tejido conectivo EMTC (> 1/1000 imagen moteada) ,artritis reumatoidea
, síndrome de Felty, AR juvenil, síndrome de fatiga crónica.
Variables por drogas:
Varios medicamentos pueden inducir una condición lupoide y
elevados títulos de ANA. Usualmente decrecen luego de sacar la
droga. Los sujetos con lupus inducido por droga pueden tener anticuerpos
antifosfolipídicos con complicaciones tromboembólicas.
Aumentado:
captotril, labelatol, nitrofurantoína, fenitoína, propiltiouracilo,
quinidina.
Da falsos positivos con acebutalol, anticonvulsivantes, etosuximida, penicilina,
anticonceptivos, metildopa, isoniacida, hidralazina, procainamida, clorpromazina,
isoniacida, metildopa, atenolol, carbamazepina, labetolol, penicilamina,
fenilbutazona, levodopa ,litio, mexiletina, oxyfenisatina, penicilamina
,fenitoina, tocainamida, trimetadiona, ácido paraaminosalicílico
,griseofulvin, mefenitoina, trimetadiona, grupo hidantoina, primidona.
Bibliografía:
1. LotharT. Clinical Laboratory Diagnostics: Use and assessment of clinical
laboratory results, English edition, 1998.
2. Jacobs D.S., Demott W.R. Grady H. et al., Laboratory Test Handbook,
Edit by Lexi-Comp Inc., Cleveland, United States of America, 4th edition,
1996.
3. Tietz N. W. Clinical Guide to Laboratory test, edited by W.B. Saunders
Company, third edition, United States of America ,1995.
4. Young D. Effects of Preanalytical Variables on Clinical Laboratory
Test . AACC, second edition, 1997.
5. Young D. and Friedman R. Effects of Disease on Clinical Laboratory
Test, edited by AACC, third edition, 1997.
6. Lehmann C. A. Saunders Manual of Clinical Laboratory Science, W.B.Saunders
Company, Philadelphia, first edition 1998.
7. Dufour R. Clinical Use of Laboratory Data. A practical guide, Lippincott
Williams&Wilkins, USA,1998.
|