|
COLESTEROL LDL
Sinonimia: LDL-col, LDL, beta Colesterol.
Metodología: precipitación selectiva con polianiones y
ultracentrifugación. Uso de la fórmula de Friedewald. Determinación
inmunoquímica directa.
Muestra:
suero o plasma con EDTA.
Ayuno de 12 horas.
Valores de referencia:
Deseado (sin riesgo aparente): <130 mg/dl
Límite (con riesgo promedio): 130-160 mg/dl
Elevado (riesgo proporcional al valor): >160 mg/dl
Clasificación del ATP III (Panel de Expertos en la Detección
Evaluación y Tratamiento del Colesterol Elevado en Adultos)
< 100 l óptimo
100-129 cercano o > a óptimo
130-159 entre valor límite y alto
160-189 alto
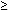 190 muy alto 190 muy alto
Percentilo 5-953
Edad
|
Hombres (mg/dl) |
Mujeres (mg/dl) |
15-19 años
|
62-130 |
59-137 |
20-24 años
|
66-147 |
57-159 |
| 25-29 años |
70-165 |
71-164 |
30-34 años
|
78-185 |
70-156 |
35-39 años
|
81-189 |
75-172 |
40-44 años
|
87-186 |
74-174 |
45-49 años
|
97-202 |
79-186 |
50-54 años
|
89-197 |
88-201 |
55-59 años
|
88-203 |
89-210 |
60-64 años
|
89-210 |
83-210 |
| 65-69 años |
98-210 |
92-221 |
Mayor de 70 años
|
88-186 |
96-206 |
Significado clínico:
En el suero o plasma normal en individuos en ayunas el colesterol
está asociado con tres tipos de lipoproteínas principales:
VLDL, LDL, HDL. De estas tres las LDL contienen aproximadamente los dos
tercios del colesterol mientras que el resto es repartido en VLDL y HDL.
Se forman en circulación como producto final del catabolismo de
las VLDL
Las LDL están compuestas por 18-22% de proteínas, 51-58%
de colesterol, 4-8% de triglicéridos y 18-24% de fosfolípidos.
Con un contenido apoproteico casi exclusivo de apo B-100 (95%).
Estas lipoproteínas flotan en un rango de densidad de 1.019 a 1.063
g/ml y poseen una movilidad electroforética de ß-globulinas.
La LDL distribuye el colesterol a los tejidos que lo requieran, para la
reposición de los componentes de diversas membranas celulares o
para la síntesis de hormonas esteroideas.
Participan en la regulación de la biosíntesis de colesterol
a través de su unión a receptores específicos denominados
B:E porque reconocen a estas apoproteínas.
Son lipoproteínas muy heterogéneas.
El exceso de colesterol de LDL con respecto a un valor crítico,
debe ser considerado como factor de riesgo para el desarrollo de enfermedad
cardíaca coronaria.
Las LDL pueden presentar alteraciones de origen genético o relacionadas
con diversas enfermedades y síndromes o se deben a modificaciones
químicas puntuales de la lipoproteínas.
- LDL en hiperapobeta lipoproteinemia: La sobreproducción de VLDL hepática
puede conducir a la hiperabetalipoproteinemia asociada con partículas
de LDL cuya relación Col/apo B es inferior a 1,3. Cursa frecuentemente
con hipertrigliceridemia.
- LDL rica en triglicéridos: · Estas partículas de mayor
tamaño y menor densidad pueden hallarse en diabéticos tipo 1
y tipo 2 de conocido riesgo cardiovascular.
- LDL modificada químicamente: Modificaciones de la estructura aumentan
su potencial aterogénico:
- LDL acetilada: - es reconocida y captada por los receptores de los macrófagos
con mayor afinidad y velocidad que las LDL nativas.
- LDL oxidada: se le atribuye un alto poder aterogénico.
- LDL glicosilada: se produce por la unión no enzimática de
la glucosa con aminogrupos de aminoácidos N-terminal de las moléculas
proteicas; formando una unión cetoamínica. Juega un importante
papel en el desarrollo de las complicaciones de la ateroesclerosis en la diabetes.
- LDL carbamilada: si bien los niveles de col-LDL en los pacientes con enfermedad
renal crónica no están marcadamente aumentados, existen alteraciones
cuantitativas en las partículas de LDL que contribuyen a una elevada
incidencia de ateroesclerosis en estos individuos.
- LDL con apo B100 defectuosa: - es responsable de una hipercolesterolemia
moderada. Se produce debido a una mutación puntual de la apo B-100
cuando una arginina reemplaza a una glutamina.
Utilidad clínica:
Evaluación de riesgo aterogénico.
Variables preanalíticas:
Aumentado:
Menopausia, embarazo, fumadores, dieta rica en colesterol y ácidos
grasos saturados, fase folicular del ciclo menstrual, café,
postura erecta, exceso calórico,
dieta rica en fructosa, ácido palmítico, post-parto.
Disminuido:
Contaminación bacteriana, almacenamiento de la muestra, exposición
a luz UV.
Dieta pobre en ácidos grasos saturados y colesterol y rica en
ácidos grasos poliinsaturados, entrenamiento físico, ejercicio,
ayuno, ingestión de aceite de pescado, fase lútea del ciclo
menstrual, dieta baja en calorías, pérdida de peso.
Variables por drogas:
Aumentado:
Aminoglutetimida, atenolol, cafeína, carbimazole, celiprolol,
ácido quenodeoxicólico, clortalidona, clopamida, danazol,
fenofibrato, furosemida, glutetimida, hidroclorotiazida, indapamida, isotretionina,
propanolol, espirinolactona, estanozolol, sotalol, piretanide, andrógenos,
ß-bloqueantes, catecolaminas, ciclosporina, diuréticos, danazol,
corticosteroides glucogénicos, progestinas.
Disminuido:
Clorpropamida, ácido nicotínico, dehidroepiandrosterona,
estrógenos, etanol, fenofobrate, levonorgestrel, estatinas, ácido
aminosalicílico, colestiramina, colestipol, acetato de ciproterona,
doxazosin, estrógenos, derivados del ácido fíbrico,
inhibidores de la HMG coA reductasa (estatinas en general), interferón,
interleuquinas, ketokonazole (altas dosis), neomicina, niacina, prazosin,
probucol, terazosin, tiroxina, hormona de crecimiento, heparina endovenosa,
piridoxina.
Los anticonceptivos orales pueden causar efectos variables, de acuerdo
a la relación estrógenos/progesterona.
Los estrógenos disminuyen LDL y aumentan HDL y los progestágenos
aumentan LDL y disminuyen HDL.
Variables por enfermedad
Aumentado:
En la hiperlipoproteinemia tipo IIa y IIb, arcus corneal, enfermedad
cardíaca congestiva, síndrome nefrótico, xantomatosis,
diabetes, hipotiroidismo, deshidratación, ictericia obstructiva, hiperlipidemia familiar
idiopática, anorexia nerviosa, obesidad, disglobulinemias, síndrome
de Werner, porfiria intermitente aguda, obstrucción hepática,
enfermedad hepática, diabetes, falla renal crónica, síndrome
de Cushing, post-transplante cardíaco, transplante renal.
Disminuido::
En artritis reumatoidea, hipo y a-ß-lipoproteinemias, deficiencia
de alipoproteína (enfermedad de Tangier), deficiencia de lecitin-colesterol
aciltransferasa, hiperlipoproteinemia tipo I, deficiencia del cofactor
de la lipoprotein lipasa (Apo C-II), hipertiroidismo, anemias crónicas,
disfunción hepatocelular severa, síndrome de Reye, estrés
agudo, enfermedad inflamatoria articular, enfermedad crónica pulmonar,
mieloma, hemodiálisis.
Bibliografía:
1. Tietz N. W. Clinical Guide to Laboratory test, edited by W.B. Saunders
Company, third edition, United States of America ,1995.
2. Soldin S.J., Brugnara C., Gunter K.C. and Hicks J.M. Pediatric Reference
Range. AACC, second edition, Washington D.C.,1997.
3. Artiss, Joseph D. And Zak, Bennie Measurement of Cholesterol Concentration
in Handbook of Lipoprotein Testings (chapter 5). Nader Rifai, G, Russell Warnick
and Mareck Dominiczak
4. Young D. Effects of Drugs on Clinical Laboratory Test, AACC, third
edition, 1990.
5. Young D. Effects of Preanalytical Variables on Clinical Laboratory
Test . AACC, second edition, 1997.
6. Young D. and Friedman R. Effects of Disease on Clinical Laboratory
Test, edited by AACC, third edition, 1997.
|