|
COLESTEROL TOTAL
Sinonimia: Col
Método: enzimático espectrofotométrico (Hidrolasa/oxidasa/peroxidasa).
Método de referencia: Liebermann-Burchard modificado por Abell-Kendall
(CDC).
Muestra: suero o plasma con EDTA o heparina.
Los valores en suero son un 3% mayores que en plasma.
Valor de referencia:
Para el establecimiento de los valores de referencia poblacionales de
colesterol deberá tenerse en cuenta la asociación de la
cifra hallada con el riesgo de enfermedad vascular que tiene aparejado.
Adquieren relevancia los antecedentes del paciente (prevención
primaria o secundaria), los factores de riesgo asociados, eventos cardíacos,
etc. De forma moderna se acepta por el ATP III (Adult Treatment Program),
documento emitido por el Panel de Expertos del Programa Nacional de Educación
Detección Evaluación y Tratamiento de la Hipercolesterolemia
en Adultos en USA, los siguientes valores:
- Valor deseado (sin riesgo aparente): < 200 mg/dl
- Valor límite (con riesgo promedio): 200-239 mg/dl
- Valor fuera del límite (riesgo proporcional al valor): >
240 mg/dl (1)
- En niños y jóvenes (2 a 19 años)
- Valor deseado < 170 mg/dl
- Valor límite 170-199 mg/dl
- Elevado > 200 mg/dl0
El valor de colesterol tiene una variable circadiana de hasta un 6% en
sucesivas mediciones en 24 horas. Si a esto se le agrega un error en la
medición de un 3-4%, se deberá considerar que un determinado
valor de colesterol habrá ascendido o disminuido como respuesta
a una terapéutica o dieta, si modificó un 10% con respecto
a la medición anterior.
Significado clínico:
El colesterol es un componente esencial de las membranas celulares
y lipoproteínas y es un precursor de la síntesis de hormonas
esteroideas y ácidos biliares.
El 25-40% del colesterol en el plasma está presente en forma libre
no esterificado, el 60-75% restante está esterificado con ácidos
grasos no saturados.
Estas dos formas de colesterol en la mayoría de los casos no son
distinguidas en los procedimientos de rutina, son usualmente medidas como
colesterol total.
Debido a su baja solubilidad es transportado en plasma exclusivamente
complejado con proteínas formando las lipoproteínas. La
mayor parte del colesterol es transportado por la fracción lipoproteína
de baja densidad (LDL), el remanente por la lipoproteína de alta
densidad (HDL) y la lipoproteína de muy baja densidad (VLDL), muy
poca cantidad en los quilomicrones.
El colesterol es uno de los factores contribuyentes a la formación
de ateromas. La ateroesclerosis es una enfermedad silente hasta que alcanza
estadíos avanzados cuando ocurren las primeras manifestaciones
clínicas. El reconocimiento de esta condición se basa en
identificar los factores de riesgo.
Está generalmente aceptado actualmente que la dislipemia, especialmente
hipercolesterolemia es uno de los mayores factores de riesgo para la enfermedad
cardíaca coronaria.
El riesgo de contraer enfermedad cardíaca coronaria aumenta paralelamente
con el colesterol total.
El colesterol debe ser medido en:
- Niños y adolescentes con historia de eventos cardíacos
en un familiar de primer grado - hombre < de 55 años y mujer
< 65 años – .
- En niños con parientes con una historia de hiperlipidemia
en un miembro de la familia o un nivel de colesterol mayor de 300 mg/dl.
- En los adultos el screening es parte del chequeo de rutina.
La medición de colesterol provee una base que indica si son necesarias
futuras investigaciones del metabolismo lipoproteico.
El bajo nivel de predicción del valor de colesterol total para
riesgo coronario puede ser explicado, al menos parcialmente, por el hecho
que el colesterol es principalmente transportado en dos clases de lipoproteínas
(LDL y HDL), los cuales juegan un papel contradictorio en las patogénesis
del desorden lipídico.
Utilidad clínica:
- Evaluación del riesgo aterogénico.
- Monitoreo de la terapia con drogas o dieta baja en lípidos.
- Screening para hiperlipidemias como parte del chequeo de rutina en
programas para evaluar riesgo cardiovascular.
Mientras la determinación de colesterol total sólo es
suficiente para los propósitos de screening cuando el valor de
colesterol está por encima de 200 mg/dl es necesario medir colesterol
HDL.
Variables preanalíticas:
Aumentado:
Incremento analítico:
Un éxtasis venoso de tres minutos puede incrementar los valores
de colesterol por encima de 10%. Valores de hemoglobina mayores a 2 g/l
y bilirrubina superior a 42 mg/dl, creatinina (incremento del 0,5% a 11mg/dl).
Plasma se observan valores mayores que en suero, almacenamiento de sangre
entera a 4ºC causa un incremento de la concentración en plasma.
Incremento fisiológico:
Embarazo, estasis, dieta con alto contenido de colesterol o ácidos grasos
saturados, post menopausia, menstruación (incremento inmediatamente
antes de la menstruación), cigarrillo, ayuno.
Disminuido:
Dieta vegetariana, ovulación, ejercicio, dieta rica en fibras y
en complejos carbohidratos, dieta pobre en grasas, fase lútea del
ciclo menstrual, neonatos, entrenamiento físico, raza negra, embarazo
(primer trimestre), edad (individuos mayores de 80 años comparados
con individuos de 40-50 años), administración de heparina,
cateterización cardíaca, circulación extracorpórea,
dieta libre de gluten, heparina, IL-3, IL-6, posición sentado,
pérdida de peso.
Disminución analítica:
EDTA, fluoruros, citrato, heparina y oxalatos (como anticoagulantes),
preservativos séricos como la azida sódica y timerosal,
lipemia, proteínas, plasma, almacenamiento de la muestra 1 mes
a –70°C, timol, triglicéridos elevados.
Variables por enfermedad
Aumentado:
Aumentos del colesterol total aparecen en hiperlipoproteinemias tipo II
a, II b, III, hipercolesterolemia poligénica, hiperlipidemia familiar
combinada.
Dis-ßlipoproteinemia familiar
(tipo III), hiperlipoproteinemia tipo
I, IV, V e hiper 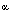 lipoproteinemia (elevaciones
moderadas o suaves), hiperlipoproteinemia secundaria a enfermedad hepatocelular,
colestasis intra y extrahepática, neoplasma maligno de páncreas,
de mama y próstata, neoplasma maligno de conductos biliares, hipotiroidismo,
enfermedad cardíaca isquémica, diabetes, alcoholismo,
anorexia nerviosa, analbuminemia, disglobulinemia (paraproteinemia o incrementos
de lipoproteinemia (elevaciones
moderadas o suaves), hiperlipoproteinemia secundaria a enfermedad hepatocelular,
colestasis intra y extrahepática, neoplasma maligno de páncreas,
de mama y próstata, neoplasma maligno de conductos biliares, hipotiroidismo,
enfermedad cardíaca isquémica, diabetes, alcoholismo,
anorexia nerviosa, analbuminemia, disglobulinemia (paraproteinemia o incrementos
de 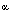 -globulinas en lupus), enfermedades de almacenamiento
de glucógeno tipo 1 (Von Gierke), enfermedades de almacenamiento
de glucógeno tipo III y VI, síndrome de Werner, hipercalcemia
idiopática, porfiria aguda intermitente, deficiencia de hormona
de crecimiento aislada, diabetes mellitus, hipofunción pituitaria
anterior, hiperfunción cortical adrenal (ligeras elevaciones),
hipofunción ovárica, enfermedad de McArdle, enfermedad de
Forbes, fibrosis quística, gota, amiloidosis, ataxia de Friedreich,
hipertensión maligna, hipertensión esencial, hipertensión
renovascular, infarto agudo de miocardio, enfermedad cardíaca isquémica,
poliarteritis nodosa, deficiencia de -globulinas en lupus), enfermedades de almacenamiento
de glucógeno tipo 1 (Von Gierke), enfermedades de almacenamiento
de glucógeno tipo III y VI, síndrome de Werner, hipercalcemia
idiopática, porfiria aguda intermitente, deficiencia de hormona
de crecimiento aislada, diabetes mellitus, hipofunción pituitaria
anterior, hiperfunción cortical adrenal (ligeras elevaciones),
hipofunción ovárica, enfermedad de McArdle, enfermedad de
Forbes, fibrosis quística, gota, amiloidosis, ataxia de Friedreich,
hipertensión maligna, hipertensión esencial, hipertensión
renovascular, infarto agudo de miocardio, enfermedad cardíaca isquémica,
poliarteritis nodosa, deficiencia de 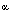 1-antitripsina,
necrosis hepática aguda y subaguda, cirrosis alcohólica
de Laennec, cirrosis biliar, colangitis primaria esclerosante, pancreatitis
crónica, glomerulonefritis post estreptocóccica aguda, glomerulonefritis membranosa, glomerulonefritis, falla renal crónica, hipertrofia prostática
benigna (orina residual), lupus eritematoso sistémico, síndrome
de Klinefelter (XXY), síndrome de fatiga crónica. 1-antitripsina,
necrosis hepática aguda y subaguda, cirrosis alcohólica
de Laennec, cirrosis biliar, colangitis primaria esclerosante, pancreatitis
crónica, glomerulonefritis post estreptocóccica aguda, glomerulonefritis membranosa, glomerulonefritis, falla renal crónica, hipertrofia prostática
benigna (orina residual), lupus eritematoso sistémico, síndrome
de Klinefelter (XXY), síndrome de fatiga crónica.
Estrés,
Disminuido::
Los niveles séricos de colesterol bajos se presentan en la deficiencia
de 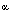 -lipoproteína (enfermedad de Tangier),
hipo y a-ßlipoproteinemias, desnutrición, necrosis hepatocelular,
anemias megaloblásticas y sideroblásticas, hipertiroidismo,
malabsorción, malnutrición, talasemias, enfermedad aguda
severa, quemaduras extensas, enfermedad pulmonar obstructiva crónica,
artritis reumatoidea, linfagiectasia intestinal, osteomielitis, síndrome
de Smith-Lemil-Opitz.. -lipoproteína (enfermedad de Tangier),
hipo y a-ßlipoproteinemias, desnutrición, necrosis hepatocelular,
anemias megaloblásticas y sideroblásticas, hipertiroidismo,
malabsorción, malnutrición, talasemias, enfermedad aguda
severa, quemaduras extensas, enfermedad pulmonar obstructiva crónica,
artritis reumatoidea, linfagiectasia intestinal, osteomielitis, síndrome
de Smith-Lemil-Opitz..
Variables por drogas
Aumentado:
Amiodarona, esteroides anabólicos, andrógenos, sales biliares,
cafeína, clorpromazina, corticosteroides, etanol (en alcohólicos),
fenitoína, clorpropamida, epinefrina, furosemida, meprobamato,
anticonceptivos orales, penicilamina, prednisona, amiodarona,
catecolaminas, ácido quenodeoxicólico, ciclosporina, disulfiram,
diuréticos, ergocalciferol (altas dosis), Anfotericina B, aspirina,
cefotaxime, tetraciclinas, acetohexamida, acetofenazina, ácido
acetilsalicílico, aminoglutetimida, bendrofluazida, carbimazole,
ácido quenodeoxicólico, clonidina, corticotrofina, ciclofosfamida,
ciproterona en combinación con etinilestradiol, diclofenac, epinefrina,
glutetimida, ibuprofeno, imipramina, indapamide, litio, meprobamate, metilmazole,
metiltestosterona, anticonceptivos orales (dependiendo de la preparación
usada), oxprenolol, oxymetolona, parametadiona, penicilamina, fenotiazinas,
fenilbutazonas, fenitoína, prednisolona, politiazidas, promazina,
proclorperazina, espironolactona, sulfonamidas, sulfadiazina, testosterona,
tiacetazona, diuréticos tiazídicos, tiouracilos, trifluoperazina.
Disminuido:
Allopurinol, estrógenos, etanol (cuando se desarrolla cirrosis
en el alcoholismo), kanamicina, ketoconazol, tetraciclina, clorpropamida,
estrógenos, glucagón, la 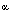 -metildopa
y el ácido ascórbico conduce a valores disminuidos sólo
a concentraciones por encima del rango terapéutico; neomicina,
progesterona, penicilamina, sulpirida, timerosal, tiouracilo, timerozal,
nicotinato de aluminio, carbutamida, cloroformo, clortetraciclina, clortalidona,
clonidina, clomifeno, ciproterona, , corticotrofina, dehidropeiandrosterona,
dextrotiroxina, doxazosin, fenofibrate, glucagon, haloperidol, hidroclorotiazidas,
insulina, isoniazidas, medroxiprogesterona, nandrolona, inhibidores de
la MAO, nandrolona, levotiroxina, neomicina, niacina, nifepidina, oxandrolona,
oximetolona, pentil n-tetrazole, prazosin, probucol, progesterona, sitosteroles,
verapamil, tri-iodotironina, trifluperidol, DHEA (mujer post menopaúsica),
ácido nicotínico, sitostanol, inhibidores de la HMg CoA,
estatinas en general. -metildopa
y el ácido ascórbico conduce a valores disminuidos sólo
a concentraciones por encima del rango terapéutico; neomicina,
progesterona, penicilamina, sulpirida, timerosal, tiouracilo, timerozal,
nicotinato de aluminio, carbutamida, cloroformo, clortetraciclina, clortalidona,
clonidina, clomifeno, ciproterona, , corticotrofina, dehidropeiandrosterona,
dextrotiroxina, doxazosin, fenofibrate, glucagon, haloperidol, hidroclorotiazidas,
insulina, isoniazidas, medroxiprogesterona, nandrolona, inhibidores de
la MAO, nandrolona, levotiroxina, neomicina, niacina, nifepidina, oxandrolona,
oximetolona, pentil n-tetrazole, prazosin, probucol, progesterona, sitosteroles,
verapamil, tri-iodotironina, trifluperidol, DHEA (mujer post menopaúsica),
ácido nicotínico, sitostanol, inhibidores de la HMg CoA,
estatinas en general.
Bibliografía:
1- LotharT. Clinical Laboratory Diagnostics: Use and assessment of clinical
laboratory results, English edition, 1998.
2- Tietz N. W. Clinical Guide to Laboratory test, edited by W.B. Saunders
Company, third edition, United States of America ,1995.
3- Young D. and Friedman R. Effects of Disease on Clinical Laboratory
Test, edited by AACC, third edition, 1997.
4- Young D. Effects of Drugs on Clinical Laboratory Test, AACC, third
edition, 1990.
5- Young D. Effects of Preanalytical Variables on Clinical Laboratory
Test . AACC, second edition, 1997.
6- ATP III Cholesterol Guidelines. The New Colesterol Guidelines: Effects
on the Laboratory and Clinical Management. American Association of Clinical
Chemistry Washington DC. NIH Publication No.01-3670 Mayo 2001
|